“Abbronzatevi! Non bruciatevi!”
Lo slogan della campagna pubblicitaria della crema solare Coppertone, in cui un cagnolino abbassa il costume di una bambina per mostrare il contrasto della pelle abbronzata, ha accompagnato le estati degli anni ’60 e ’70 e ha rappresentato una svolta nell’ideale di bellezza di una società che stava evolvendo in un’epoca di straordinario boom economico. Se fino al Novecento la pelle chiara era privilegiata e associata a una vita agiata, fu Coco Chanel negli anni ’20 a sdoganare la pelle abbronzata come sinonimo di salute e bellezza. Ma questo binomio è sempre valido? Un corpo abbronzato significa sempre pelle in salute e ben protetta?

La pelle, guardiamola da vicino
Con i suoi 2 m2 di superficie, la pelle rappresenta l’organo più esteso e il primo baluardo di difesa del nostro corpo, uno scudo fisico ma non solo. Svolge infatti anche molte funzioni biochimiche mediate da vari tipi di cellule, dalla regolazione della temperatura e dell’equilibrio di acqua e sali minerali (attraverso la sudorazione) a un ruolo indiretto persino nella salute delle ossa, essendo la prima sede di produzione della vitamina D, l’ormone che regola il metabolismo del calcio e contribuisce a mantenere sano ed efficiente il sistema immunitario.
La pelle è un vero e proprio organo che respira (assorbe ben cinque litri di ossigeno al giorno durante gli scambi gassosi con il sangue e con l’ambiente esterno!) e che “sente”, cioè percepisce un gran numero di stimoli tattili, termici e dolorosi grazie a un’abbondante distribuzione di terminazioni nervose. Non a caso, è l’organo maggiormente rappresentato a livello della corteccia cerebrale e, benché possa apparire strano, ha un’origine comune con il sistema nervoso: i melanociti, le cellule specializzate nella produzione del pigmento melanina, derivano infatti dal neuroectoderma, un tessuto primitivo dell’embrione, proprio come i neuroni.
Infine, non va dimenticato che la pelle è anche un importante canale di comunicazione interpersonale che contribuisce a definire l’immagine che si ha di sé e degli altri. Si potrebbe dire che è il nostro primo capo di vestiario, una sorta di biglietto da visita con cui ci si presenta agli altri, che inevitabilmente sono portati a guardare anche i minimi particolari. Come tutti gli organi, anche la pelle invecchia. Le rughe sono solo la manifestazione più evidente di un processo di cambiamento continuo, ma sono molte le esigenze di una pelle “anziana”, soprattutto nei momenti in cui viene messa alla prova, come i periodi più caldi dell’anno, quando il sole intenso e le temperature elevate possono rappresentare una minaccia. E allora quale migliore occasione dell’inizio dell’estate per conoscere più da vicino questo organo silenzioso ma fondamentale, mettere in discussione alcuni luoghi comuni e scoprire i segreti per mantenere una pelle giovane e in salute?
Che fototipo sei?
Il colore della pelle dipende dalla quantità di melanina, il pigmento prodotto dai melanociti, che va dal giallo-rosso (pheomelanina) al marrone-nero (la più comune eumelanina). I melanociti si trovano nello strato più profondo dell’epidermide e comunicano con le cellule circostanti, i cheratinociti, trasferendo la melanina tramite piccole vescicole, i melanosomi, e determinando così la tipica pigmentazione della cute.
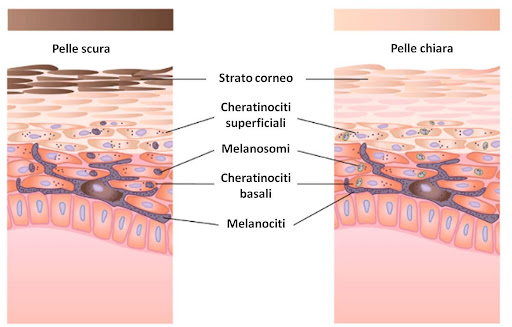
Figura 1 Differenze di pigmentazione determinate dalla distribuzione e dal tipo di melanosomi nei cheratinociti dell’epidermide. Immagine modificata da Taylor et al. 2022, Misconceptions of photoprotection in skin of color.
La struttura della melanina le permette di assorbire e intrappolare i raggi ultravioletti (UV), neutralizzando l’effetto dannoso sul DNA, che con il tempo farebbe accumulare mutazioni genetiche, il primo passo nella formazione di tumori. L’efficacia della melanina come scudo dipende però da quanto pigmento viene prodotto (una variabile a sua volta influenzata da fattori genetici e dall’esposizione alla luce del sole) e dal tipo di melanina. L’eumelanina è infatti più efficace nel proteggere dalle radiazioni solari. Il risultato è che ognuno di noi possiede uno specifico “fototipo”, termine introdotto dalla classificazione di Fitzpatrick nel 1975 sulla base della quantità e della qualità di melanina presente “a riposo” e sulla reazione della pelle alla luce solare. Se i soggetti con fototipo I diventano color aragosta anche sotto l’ombrellone, le persone “di colore” si scottano molto raramente grazie a una pigmentazione più intensa. Attenzione però: nemmeno nei fototipi più alti (IV, V e VI) la melanina è in grado di schermare dalle radiazioni al 100%, perciò la protezione durante l’esposizione al sole va considerata da tutti, sebbene con diversi livelli di attenzione in base al proprio fototipo. D’altro canto, nella sintesi della vitamina D è la pelle chiara ad essere favorita, proprio perché la luce del sole ha più facile accesso.
Il sole cattivo
Le radiazioni che comportano un rischio per la pelle sono soprattutto i raggi UV, a loro volta distinti in base alla lunghezza d’onda in UVA I (340-400 nm), UVA II (320-340 nm) e UVB (290-320 nm), con diverse profondità di penetrazione attraverso gli strati della pelle.
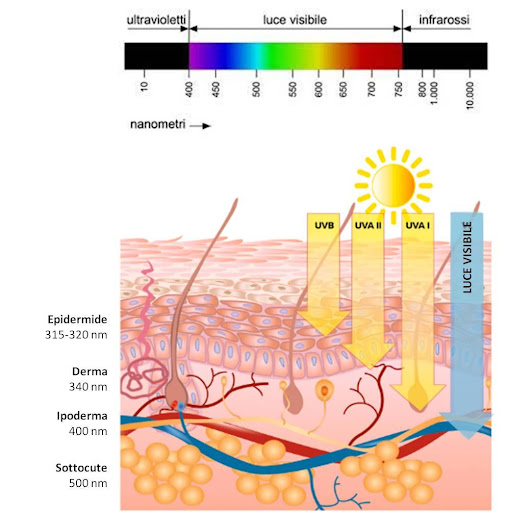
Figura 2 Spettro luminoso e profondità di penetrazione dei diversi tipi di radiazione solare. Immagine modificata da Taylor et al. 2022, Misconceptions of photoprotection in skin of color
I meccanismi alla base del danno solare sono piuttosto complessi ma si possono sintetizzare in pochi passaggi:
- infiammazione iniziale della cute (eritema);
- redistribuzione dei melanosomi nei cheratinociti e ossidazione della melanina già presente;
- stimolazione della sintesi di nuova melanina (melanogenesi), che può portare a stress ossidativo e danno indiretto al DNA;
- danni genetici diretti mediati dai raggi UVB, che creano legami anomali tra le molecole del nostro codice genetico.
Tutto ciò porta a un circolo vizioso in cui le cellule danneggiate rispondono moltiplicandosi, producendo o immagazzinando più melanina e accumulando così danno su danno fino all’estremo, quando possono davvero perdere il controllo sul proprio orologio biologico e oltrepassare i meccanismi di riparazione e di difesa di cui sono naturalmente dotate.
Tuttavia, prima di raggiungere lo scenario peggiore, sono molte le manifestazioni di danno della pelle, come rughe, macchie solari (melasma), o le cosiddette “collane di Venere”, linee orizzontali più o meno marcate che segnano il décolleté. Stiamo parlando del fotoinvecchiamento (o photoaging), un particolare fenomeno di invecchiamento cutaneo causato dal danno cronico dei raggi UV, che inevitabilmente minaccia la nostra pelle e che può essere accelerato se non la si protegge abbastanza.
Queste considerazioni non devono però indurre a condannare il sole a nemico giurato della pelle. In realtà la luce solare è un’alleata essenziale per il benessere psicofisico del nostro corpo: non solo è fondamentale per la sintesi di vitamina D, importante nella prevenzione dell’osteoporosi, soprattutto nelle donne dopo la menopausa, ma è anche coinvolta nei ritmi sonno-veglia e contribuisce a migliorare e stabilizzare l’umore. Il segreto sta nello sfruttare le potenzialità del sole imparando a proteggersi dai danni che potrebbe provocare.
Conoscere il melanoma e gli altri tumori cutanei: partiamo dall’ABC…DE
Probabilmente nell’associazione sole-rischio tumorale, il primo tipo di tumore maligno a cui si pensa è il melanoma, anche se in realtà rappresenta solo il 5% dei tumori cutanei. È però il più pericoloso, perché può evolvere rapidamente e formare metastasi che si diffondono a vari organi che non hanno niente a che vedere con la pelle. Le zone del corpo più colpite sono gli arti inferiori nella donna e il tronco e gli arti superiori nell’uomo. Purtroppo i casi di melanoma sono aumentati in tutto il mondo e possono colpire persone di qualsiasi età, comparendo improvvisamente sulla cute sana o evolvendo da un neo preesistente, che inizia a cambiare aspetto assumendo una forma o una colorazione atipici. Risulta in questo caso utilissima la regola dell’ABCDE, che con cinque lettere riassume le caratteristiche di una lesione cutanea da considerare sospetta:
- Asimmetria
- Bordi irregolari
- Colore variabile
- Dimensioni maggiori di 6 mm
- Evoluzione in breve tempo.
Il melanoma è molto spesso asintomatico ed è quindi difficile accorgersene se non visivamente, anche se in rari casi può causare prurito, bruciore, dolore o sanguinamento.
Se tanto si parla di melanoma, non vanno però dimenticati gli altri tipi di tumore che possono colpire la pelle, come i carcinomi basocellulari e spinocellulari, che insieme rappresentano il 99% dei tumori non melanomatosi. Questi tumori rischiano di passare in secondo piano perché non pericolosi come il melanoma, ma sono dieci volte più comuni, soprattutto in chi “non ha più vent’anni”, dato che, a differenza del melanoma, l’età è uno dei principali fattori di rischio, insieme all’esposizione ai raggi UV. Mentre però nel melanoma incide di più un’esposizione solare intensa e intermittente (la scottatura), soprattutto se si è verificata durante l’infanzia o l’adolescenza, i tumori della cute che non derivano dai melanociti sono maggiormente associati a un’esposizione prolungata e costante nel tempo, fattore che potrebbe spiegare la loro maggiore incidenza con l’età. Non è un caso che questi tumori sono frequenti nei soggetti che lavorano all’aperto, come gli agricoltori o i muratori.
Anche qui vale una regola simile all’ABCDE del melanoma: la comparsa di una nuova macchia o lesione che non va via e ogni suo cambiamento di aspetto, soprattutto se rapido, devono essere considerati dei campanelli d’allarme. I carcinomi spinocellulari si presentano solitamente come noduli “a cratere”, con bordi rialzati e poco definiti e una depressione centrale che può assomigliare a una crosta che non si rimargina. I carcinomi basocellulari, invece, hanno l’aspetto di una perla rosata oppure appaiono come macchie di colore rosa o ancora come lesioni pigmentate che possono essere scambiate per un neo atipico o un melanoma.
Poiché l’esposizione prolungata al sole è una delle prime cause, le zone del corpo più colpite sono quelle che rimangono scoperte più a lungo, come il viso, gli arti superiori o le aree di calvizie. A questo proposito, non bisogna sottovalutare le chiazze brune e ruvide che spesso si notano sulla fronte e sulla testa degli uomini anziani stempiati, ma anche sul dorso delle mani o sul volto. Si tratta nella maggior parte dei casi di cheratosi solare (o attinica), una lesione cutanea precancerosa, ovvero un primo passo verso quello che potrebbe diventare un tumore. Niente paura, purché ci si controlli spesso per notare ogni minimo cambiamento e ci si rivolga a un dermatologo per ricorrere eventualmente alle numerose opzioni terapeutiche disponibili per la prevenzione, come la crioterapia con azoto liquido, la fotoablazione con laser, la microchirurgia o l’uso di creme a base di chemioterapici come il 5-fluorouracile, per citare le più comuni.
UVA, UVB, SPF, schermi e filtri: facciamo chiarezza
Con l’arrivo dell’estate, i supermercati, le farmacie e molti altri negozi di prodotti per la cura personale iniziano a mettere in bella mostra un’ampia gamma di creme solari dagli accattivanti barattoli colorati che rassicurano i consumatori con le scritte “protezione intensa” o “super resistente all’acqua”. Ma quanti in realtà si sono chiesti cosa contengono e soprattutto qual è il meccanismo della protezione che garantiscono?
Per capire come funzionano le creme solari, può essere utile chiarire il concetto di schermi fisici e di filtri chimici, ingredienti principali di questi prodotti. I primi sono costituiti da metalli e derivati, come l’ossido di zinco o il biossido di titanio, e agiscono come uno specchio facendo rimbalzare i raggi del sole nella direzione opposta alla superficie corporea, almeno in parte. I filtri chimici, invece, sono molecole con una particolare struttura capace di assorbire e neutralizzare le radiazioni, mimando le stesse funzioni svolte naturalmente dalla melanina. Tra i principali troviamo i salicilati, i cinnamati e i derivati della canfora. Quando si acquista una crema solare, è bene accertarsi che sia ad ampio spettro, cioè che protegga sia dai raggi UVA che da quelli UVB e che il fattore di protezione sia adeguato al proprio fototipo.
L’SPF (Sun Protection Factor) misura la quantità di energia solare necessaria a provocare una scottatura sulla pelle su cui è stata spalmata la crema in questione, rispetto a quella che danneggerebbe una pelle senza protezioni. Ne consegue che, in confronto a chi non è protetto, chi usa una crema solare con, ad esempio, SPF 15 deve esporsi a una quantità di radiazioni UV 15 volte maggiore prima di scottarsi. Non si tratta di quanto tempo si trascorre sotto il sole, come molti erroneamente credono, bensì di quanto sole si prende in tutto. Per chiarire meglio il concetto, basti dire che un’ora trascorsa distesi sulla spiaggia senza ombrellone alle 9 di mattina equivale alla stessa esposizione solare per 15 minuti nella stessa posizione all’ora di pranzo.
La questione però non è così semplice perché l’effettivo grado di esposizione è influenzato da una serie di altri fattori, come l’orario nel corso della giornata (il periodo peggiore è dalle 11 alle 16, quando i raggi sono più intensi), la posizione geografica (la luce è più intensa alle latitudini più basse a salendo in altitudine), le condizioni atmosferiche e il fototipo. Tanto per fare un esempio, chi pratica sport invernali come lo sci è a maggior rischio, sia perché si trova ad altitudini maggiori sia perché la neve riflette la luce.
Quando, quanto e quanto spesso: il vademecum delle creme solari
A voler seguire con estrema diligenza le linee guida proposte dagli esperti, la risposta alla domanda “Quando usare una protezione solare?” sarebbe: sempre. Indipendentemente dal periodo dell’anno, quando si esce all’aria aperta un minimo rischio per la pelle esiste sempre. Il livello di radiazioni UVA, le principali responsabili del photoaging, rimane pressoché costante durante tutte le stagioni, quindi le regole per la protezione della propria pelle sono valide 365 giorni all’anno. Sarebbe quindi opportuno indossare indumenti a trama fitta, cappelli a tesa larga e occhiali da sole, evitare di esporsi al sole nelle ore centrali della giornata e usare una crema solare con un fattore di protezione di almeno 15, che è in grado di bloccare circa il 93% delle radiazioni, spalmandola almeno 15-30 minuti prima dell’esposizione. È stato infatti dimostrato che una protezione ad ampio spettro con SPF 15 o maggiore riduce il rischio di carcinoma spinocellulare del 40%, di melanoma del 50% e di invecchiamento cutaneo prematuro del 24%.
Sì, ma quanta crema? Tanta. I produttori di creme solari, per testare il fattore di protezione (SPF) che viene poi dichiarato sulla confezione, usano una soglia di 2 mg ogni 2 cm di pelle. Per intenderci, sarebbe come creare una pallina da ping pong di crema e spalmarla su tutto il corpo, ma questo spesso non viene fatto, soprattutto se si usano i dispensatori spray. Un consiglio per compensare una quantità non del tutto sufficiente è allora quello di applicare una protezione più alta rispetto al proprio fototipo.
Un aspetto importante è la frequenza di applicazione. Non basta spalmarsi per bene alla mattina per poi dimenticarsi di ripetere l’operazione per l’intera giornata. La crema andrebbe applicata almeno ogni due ore e ancora più spesso se si suda molto o si fa il bagno e poi ci si asciuga, anche se viene presentata come “extra-resistente all’acqua”.
Va ricordato, inoltre, che la prassi ideale è quella di usare la crema solare quotidianamente, anche nei mesi invernali.
Un altro dubbio piuttosto frequente è cosa farsene di creme acquistate e poi dimenticate nell’armadietto del bagno senza mai essere state utilizzate. Sono ancora buone? Proteggono ancora adeguatamente? Il simbolo di una scatoletta aperta con la scritta “12M”, cioè 12 mesi dall’apertura, indica che, dopo il primo utilizzo, il prodotto ha la validità di un anno. Se però non è mai stato aperto, è utile sapere che, secondo le attuali norme, tutte le creme solari devono essere dotate di una data di scadenza a meno che il produttore non ne abbia dimostrato la stabilità per almeno 30 mesi. In altre parole, un barattolo chiuso e mai utilizzato può essere considerato sicuro e ancora efficace per i tre anni successivi all’acquisto, se non altrimenti specificato.
E la vitamina D? La credenza che le creme solari impediscono la sintesi di vitamina D a livello cutaneo non deve scoraggiarne l’utilizzo. Le evidenze a sostegno di questa ipotesi sono infatti molto scarse e varie revisioni della letteratura scientifica hanno confermato che i livelli di vitamina D rimangono adeguati anche in chi fa uso frequente di creme ad ampio spettro. In ogni caso, il beneficio supera di gran lunga il rischio.
Infine, assolutamente bandite le lampade abbronzanti, classificate come “sicuramente cancerogene” dall’IARC (International Agency Research on Cancer), tanto è vero che da maggio 2011 sono vietate per legge ad alcune categorie di persone, tra cui donne in gravidanza, ragazzi con meno di 18 anni, pazienti oncologici o che hanno avuto un tumore in passato e soggetti con un fototipo a rischio (I e II). Fare una lampada significa esporsi a una quantità di raggi UVA 10-15 volte maggiore di quella che si otterrebbe sotto il sole di mezzogiorno e a una piccola ma comunque potenzialmente dannosa percentuale di raggi UVB, più pericolosi.
Qualcuno potrebbe obiettare che esistono delle terapie in dermatologia che utilizzano proprio la luce ultravioletta artificiale. È vero, ma sono trattamenti spesso locali e destinati a specifiche patologie, come alcune micosi o la psoriasi, un’infiammazione cronica della pelle, che sfruttano le proprietà anti-infiammatorie e antiproliferative dei raggi UV e che in ogni caso richiedono un attento controllo medico e le stesse protezioni che si adotterebbero durante l’esposizione al sole per piacere.
Salute della pelle: un ultimo consiglio
Oltre a un’adeguata protezione, la regola d’oro per una pelle in salute, e in particolare per la prevenzione del melanoma, si potrebbe riassumere in due azioni, una attiva e l’altra passiva:
- guardarsi, cioè regalarsi qualche attimo per osservare attentamente il proprio corpo davanti a uno specchio, facendo attenzione anche alle zone più nascoste, come le aree dietro le orecchie, sotto le ascelle, tra le dita e sotto il seno per le donne e passando una spazzola tra i capelli per separarne le ciocche e controllare il cuoio capelluto;
- farsi guardare: è importante non trascurare le visite dermatologiche. Si consiglia un controllo almeno una volta a partire dai 25 anni e idealmente a cadenza annuale o biennale, soprattutto se si sa di avere dei fattori di rischio per il melanoma (per esempio la presenza di molti nei sul corpo o casi di melanoma in famiglia). Oltre a una valutazione generale il dermatologo potrà anche effettuare una mappatura dei nei per tenere sotto controllo la loro evoluzione nel tempo, soprattutto grazie alle nuove tecniche diagnostiche come l’epiluminescenza, un metodo non invasivo che permette di analizzare anche gli strati profondi della cute e non solo la morfologia esterna di una lesione.
Come corollario ci sono sicuramente una dieta bilanciata, ricca di frutta e verdura, che con le loro vitamine rappresentano un’importante fonte di antiossidanti naturali, e una buona idratazione, sia dall’interno, attraverso un corretto apporto di acqua durante il giorno, sia dall’esterno, il che non significa lavarsi in continuazione, anzi! Un’esposizione troppo frequente all’acqua e a prodotti detergenti rischia di rovinare il delicato strato igroscopico della cute, che con i suoi sali e componenti organici contribuisce a trattenere l’acqua impedendone l’eccessiva traspirazione dall’interno, come una pellicola isolante. In questo senso le creme, con il loro contenuto di glicerina, urea, acido ialuronico e acidi grassi, possono aiutare a ricostituirlo. Se poi garantiscono anche una protezione solare, il beneficio sarà doppio, a svantaggio del fotoinvecchiamento.
Il segreto per una pelle anziana ma in salute sta prima di tutto nel conoscerla e soprattutto nell’apprezzarne i cambiamenti, in tutti i sensi.
Fonti:
Associazione Italiana per la Ricerca sul Cancro (2019). Tumore della pelle: sintomi, prevenzione, cause, diagnosi.
Cohen, L., Brodsky, M. A., Zubair, R., Kohli, I., Hamzavi, I. H., and Sadeghpour, M. (2020). Cutaneous Interaction with Visible Light: What Do We Know. J. Am. Acad. Dermatol. S0190-9622, 30551–X. doi:10.1016/J.JAAD.2020.03.115
Consulenza Cosmetici (2020). I prodotti cosmetici solari.
Euromelanoma | A pan-European campaign and source of information on skin cancer, its prevention and early treatment.
Fondazione Umberto Veronesi (2014). E tu di che fototipo sei?
Neale, R. E., Khan, S. R., Lucas, R. M., Waterhouse, M., Whiteman, D. C., and Olsen, C. M. (2019). The effect of sunscreen on vitamin D: a review. Br. J. Dermatol. 181, 907–915. doi:10.1111/BJD.17980.
Parlamento europeo e Consiglio dell’Unione Europea (2009). Regolamento (CE) n. 1223/2009 del Parlamento europeo e del Consiglio del 30 novembre 2009 sui prodotti cosmetici. Gazzetta ufficiale dell’Unione europea L 342, 22 dicembre 2009, 59-209.
Passeron, T., Bouillon, R., Callender, V., Cestari, T., Diepgen, T. L., Green, A. C., et al. (2019). Sunscreen photoprotection and vitamin D status. Br. J. Dermatol. 181, 931. doi:10.1111/BJD.17992.
Taylor, S. C., Alexis, A. F., Armstrong, A. W., Chiesa Fuxench, Z. C., and Lim, H. W. (2022). Misconceptions of photoprotection in skin of color. J. Am. Acad. Dermatol. 86, S9–S17. doi:10.1016/J.JAAD.2021.12.020.
U.S. Food and Drug Administration (2021). Sunscreen: How to Help Protect Your Skin from the Sun .
Verdier-Sévrain, S., and Bonté, F. (2007). Skin hydration: a review on its molecular mechanisms. J. Cosmet. Dermatol. 6, 75–82. doi:10.1111/J.1473-2165.2007.00300.X.
Wolf, P. (2019). Vitamin D: one more argument for broad-spectrum ultraviolet A + ultraviolet B sunscreen protection. Br. J. Dermatol. 181, 881–882. doi:10.1111/BJD.18430.
Young, A. R., Narbutt, J., Harrison, G. I., Lawrence, K. P., Bell, M., O’Connor, C., et al. (2019). Optimal sunscreen use, during a sun holiday with a very high ultraviolet index, allows vitamin D synthesis without sunburn. Br. J. Dermatol. 181, 1052–1062. doi:10.1111/BJD.17888.