Il prurito, definito come una sensazione “sgradevole” che stimola il bisogno di grattarsi, rappresenta un sintomo molto comune in ambito dermatologico. Può limitare pesantemente le attività quotidiane e il riposo notturno, con un importante impatto sulla qualità di vita dei pazienti. L’entità del prurito può essere misurata mediante l’utilizzo della scala visuo-analogica VAS (Visual Analogue Scale) e della scala numerica NRS (Itch Numerical Rating Scale), che rappresenta un’autovalutazione da parte del paziente, con un valore che va da 0 (nessun prurito) a 10 (il peggior prurito immaginabile) [Figura 1].
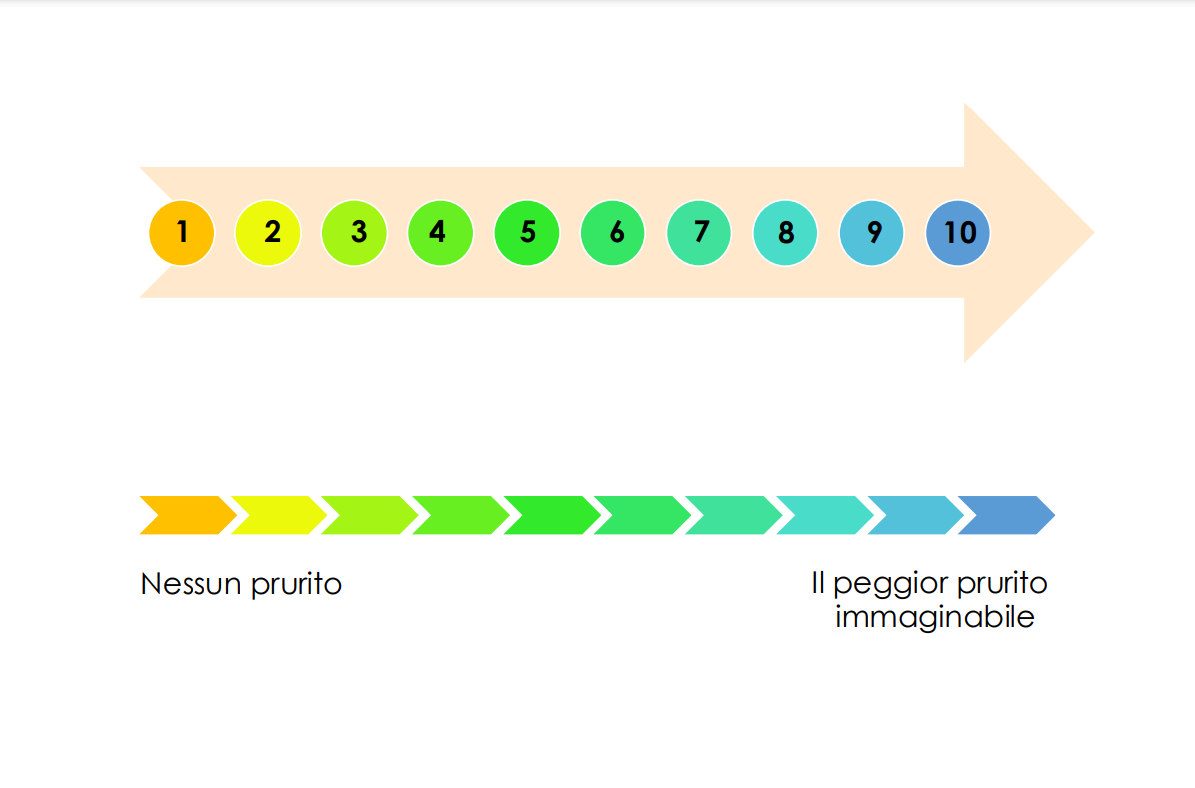
Figura 1: Scale numerica e analogica per la valutazione oggettiva del prurito
Questo sintomo caratterizza numerose malattie dermatologiche, di natura infettiva, allergica, o immunologica, ma può essere associato anche a diverse condizioni patologiche di competenza internistica, come l’insufficienza renale od epatica e il diabete.
Il prurito “geriatrico”, cioè il prurito cronico che affligge le persone di età superiore ai 65 anni, rappresenta la più comune condizione patologica della pelle nelle persone anziane, con una prevalenza che aumenta con l’età della popolazione. Secondo la letteratura scientifica, questa condizione affligge circa il 12% delle persone con più di 65 anni, e circa il 20% di quelle con più di 85 anni.
Il prurito cronico senile può essere in parte ricondotto alle modificazioni fisiologiche della cute che si verificano durante l’invecchiamento. In particolare, nell’anziano la cute si presenta assottigliata, secca e poco elastica, come conseguenza sia della riduzione di molecole come l’elastina e il collagene nel derma, che della minore attività delle ghiandole sebacee, da cui deriva una carenza dei lipidi che lubrificano la cute e la rendono impermeabile nei confronti di agenti patogeni e irritanti esterni. La perdita della funzione barriera della cute la rende più facilmente colonizzabile da parte di batteri, funghi e virus, e più sensibile all’azione lesiva di comuni irritanti, quali l’acqua e i detergenti.
La patogenesi del prurito senile è però prevalentemente multifattoriale, e diversi fattori possono contribuire alla sua insorgenza:
- Farmaci: il prurito senile, in genere diffuso a tutta la cute, è uno dei possibili effetti collaterali dell’assunzione di molti medicinali. La frequente necessità per i pazienti anziani di sottoporsi a politerapie croniche li rende particolarmente a rischio per questa condizione.
- Diabete: il diabete si accompagna a una riduzione della secrezione sebacea e sudoripara, che causa secchezza della cute e quindi prurito; questo può anche derivare dal danno delle fibre nervose periferiche (neuropatia), che caratterizza il diabete.
- Insufficienza renale: il cosiddetto prurito uremico colpisce circa il 40% dei pazienti con insufficienza renale “end-stage” e/o sottoposti a dialisi. Dipende dalla presenza in circolo di sostanze “di scarto” (prodotti catabolici), e dai livelli elevati di calcio, fosforo e paratormone, oltre che dalla secchezza cutanea che deriva anche dalla riduzione nell’assunzione di acqua ed altri liquidi, necessaria in questa categoria di pazienti.
- Insufficienza epatica: i pazienti affetti da malattie che causano un malfunzionamento del fegato possono soffrire di prurito diffuso, come conseguenza dell’accumulo nell’organismo di sostanze (bilirubina, acidi biliari), normalmente escrete attraverso la bile.
- Iperuricemia: anche l’accumulo di acido urico (iperuricemia) può essere associato alla presenza di prurito generalizzato.
- Malattie ematologiche e tumori solidi: il prurito generalizzato, in assenza di alterazioni evidenti della cute, può essere un sintomo di esordio o di accompagnamento nei pazienti affetti da malattie ematologiche o da tumori solidi, come conseguenza della presenza in circolo di mediatori dell’infiammazione (citochine), proteasi e neuropeptidi.
L’inquadramento e il trattamento del prurito senile possono risultare complessi a causa delle sue molteplici e talvolta concomitanti cause. Nei casi in cui il prurito sia secondario a patologie internistiche, è fondamentale gestire innanzitutto queste ultime. In ogni situazione, è essenziale un’accurata idratazione della cute attraverso l’uso quotidiano di prodotti topici ad azione emolliente. Va limitato il contatto con l’acqua, prediligendo per la detersione l’utilizzo di prodotti non schiumogeni e oleosi. Vanno inoltre evitati indumenti sintetici e/o in lana, prediligendo il cotone o altre fibre naturali a diretto contatto con la cute. L’assunzione di antistaminici per via generale può alleviare il prurito, ma questi devono essere utilizzati sotto controllo medico.
Glossario:
Barriera cutanea: rappresenta un meccanismo di difesa della pelle nei confronti dell’ambiente esterno. E’ prevalentemente costituita dallo strato corneo, cioè dallo strato più esterno dell’epidermide, formato da cellule appiattite e rese resistenti dalla presenza di cheratina e dal mantello idrolipidico, un sottile strato protettivo che riveste l’intera superficie corporea, che previene la perdita di umidità transcutanea.
Citochine: sono piccole molecole, di natura proteica, che si legano a specifici recettori posti sulla membrana cellulare e hanno la funzione di trasmettere informazioni tra le cellule. Sono coinvolte nei meccanismi dell’infiammazione e della risposta immunitaria.
Neuropatia: condizione patologica nella quale è presente un danno dei nervi periferici; può causare diversi sintomi, quali il dolore, il formicolio, la sensazione di intorpidimento
Neuropeptidi: sono molecole costituite da piccole catene di aminoacidi, che svolgono funzioni di trasmissione del segnale nella trasmissione nervosa
Prodotti catabolici: il catabolismo è un processo che determina la disgregazione di sostanze complesse in sostanze più semplici, con liberazione di energia ed eliminazione di sostanze di scarto.
Proteasi: sono enzimi in grado di “digerire” le proteine. Sono coinvolte nei meccanismi di ricambio cellulare e nei processi di coagulazione e talvolta agiscono come tossine.