Il microbiota, cioè l’insieme di microrganismi che, anche in condizioni di perfetto benessere, colonizzano la cute e l’intestino, svolge un ruolo fondamentale in numerosi processi fisiologici, tra i quali la regolazione dell’infiammazione e lo sviluppo del sistema immunitario. Studi recenti hanno dimostrato inoltre un possibile coinvolgimento nella patogenesi di alcune malattie cutanee infiammatorie croniche, nelle quali potrebbe quindi rappresentare anche un potenziale target terapeutico.
Tra le patologie più studiate c’è la dermatite atopica, una condizione cronica-recidivante molto comune, caratterizzata dalla presenza di cute secca, ipersensibile agli irritanti esterni (acqua, detergenti, tessuti in lana o sintetici, polvere, clima freddo o ventoso), con tendenza alla formazione di lesioni eritematose, essudanti e successivamente desquamanti, molto pruriginose, che colpiscono tipicamente il volto nei bambini e le pieghe degli arti negli adolescenti e negli adulti.
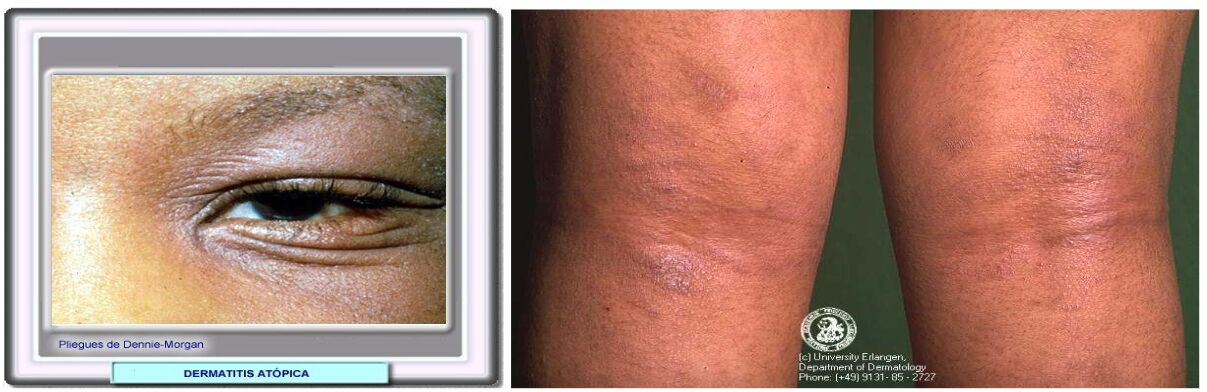
Figura 1: Tipiche manifestazioni cliniche della dermatite atopica
La cute dei pazienti atopici si caratterizza per un’alterazione della normale funzione barriera svolta nei confronti dell’ambiente esterno, e questo ne favorisce la colonizzazione da parte dello Staphylococcus aureus, un batterio gram-positivo, normalmente presente a livello della pelle e della mucosa nasale, che può talvolta essere responsabile di infezioni che coinvolgono la cute, il tessuto sottocutaneo, e altri distretti corporei. La presenza di questo batterio è associata alla gravità della dermatite atopica. Staphylococcus aureus, infatti, stimola la produzione di citochine, molecole che agiscono come “segnali di comunicazione” tra le cellule e che hanno un effetto pro-infiammatorio, contribuendo così alle ricorrenti riacutizzazioni, note come “flares”, che caratterizzano questa malattia. Le anomalie del sistema immunitario che si riscontrano nei pazienti affetti da dermatite atopica e la frequente necessità di trattare questa patologia con corticosteroidi o altri farmaci ad attività immunosoppressiva rappresenta un ulteriore elemento che facilita la proliferazione dello Stafilococco, innescando un meccanismo che mantiene in attività la malattia.
È stato dimostrato che il trattamento delle lesioni, sia attraverso farmaci topici che mediante farmaci somministrati per via sistemica, riduce la quantità di Stafilococchi presenti sulla cute del paziente atopico, e ripristina il microbiota caratteristico delle persone sane.
La modulazione del microbiota, attraverso l’utilizzo di prebiotici, probiotici e postbiotici, può pertanto rappresentare una possibile strategia terapeutica, in grado di affiancare i trattamenti convenzionali. In particolare, i prebiotici sono sostanze che stimolano la crescita dei batteri “benefici”; i probiotici sono micro-organismi vivi che, se somministrati in quantità adeguata, apportano un beneficio alla salute dell’ospite; mentre i postbiotici sono sostanze prodotte dai batteri che possono fornire benefici alla salute dell’ospite che li assorbe.
Tra le sostanze ad azione prebiotica che hanno dimostrato un’efficacia nel trattamento della dermatite atopica ci sono il burro di karité, la niacinamide e l’avena colloidale, che se applicate sulla cute in opportune miscele e concentrazioni sono in grado, non solo di migliorare l’idratazione e ripristinare la funzione barriera della cute, ma anche di ridurre le specie di Stafilococco presenti e di ripristinare la normale composizione del microbioma cutaneo. Va inoltre ricordato un potenziale ruolo svolto da una dieta corretta ed equilibrata: numerosi cibi, in particolare alcuni ortaggi (asparagi, carciofi, cipolle, aglio), i legumi, i cereali integrali, le banane e il miele, sono ricchi di sostanze organiche che possono stimolare la crescita dei batteri “benefici” presenti nell’intestino, a loro volta in grado di interagire con la cute attraverso il cosiddetto “asse cute-intestino”. Anche la somministrazione di probiotici per via orale, in particolare Lactobacilli, sembra essere promettente nel trattamento della dermatite atopica, sia negli adulti che in età pediatrica. Numerosi studi hanno infatti confermato il ruolo modulante sul sistema immunitario svolto da questi microrganismi, che possono contribuire alla riduzione dell’estensione delle lesioni e al miglioramento della qualità di vita dei pazienti trattati. Analoghi incoraggianti risultati sono stati ottenuti anche tramite la somministrazione per via orale o l’applicazione topica di postbiotici, cioè di principi attivi derivati dai microrganismi o liberati da essi dopo la loro morte o inattivazione, anche se ulteriori indagini sono necessarie per confermare la validità di queste ricerche.